 新人Ns.さくら
新人Ns.さくら私は脳外科勤務じゃないので、『脳』ってぶっちゃけよくわからないし、なんか怖いです、、、、



脳神経外科担当したことないと、何したらいいかわからんよね。
そして、突然あたるから不安なんだよね、、、
今日は、臨床現場で急に遭遇する『脳疾患』。特に『脳梗塞』について症状の観察、ケアのポイントをわかりやすく解説します。
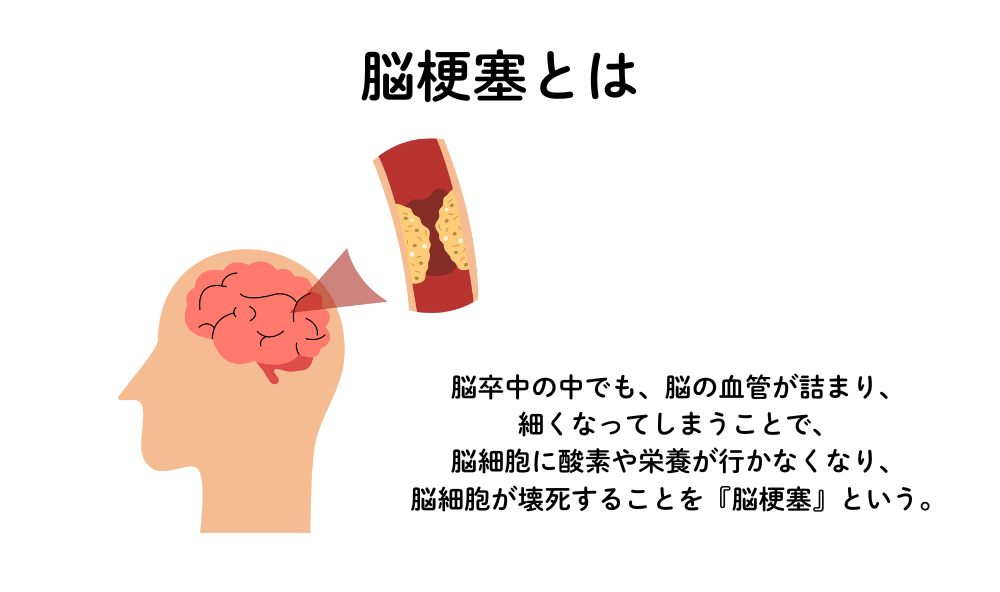
脳梗塞とは?
脳梗塞とは、脳の血管が詰まって、脳の細胞に酸素が届かなくなる病気です。
脳細胞はとても酸素に弱く、酸素が届かない状態が続くと、数分で不可逆的に死んでいきます。

つまり、脳梗塞を治療するには、詰まっている血管の血流を再開することが重要です。
しかし、脳細胞が壊死してからでは脳細胞、強いては機能は回復しません。
脳梗塞は、「時間との勝負」の疾患なのです!
脳梗塞の種類
脳梗塞は大きく3つに分かれます。
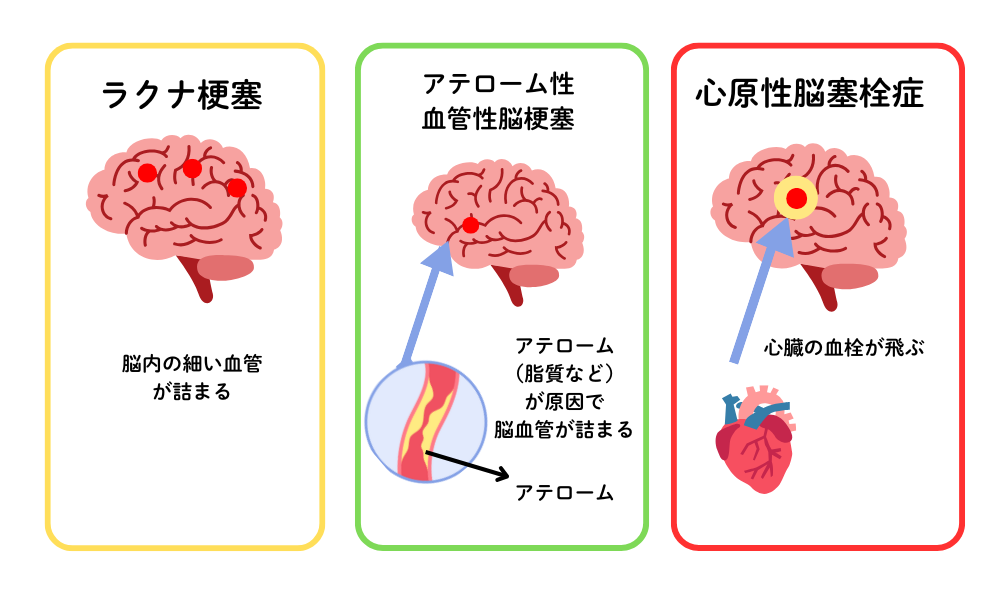

① ラクナ梗塞
もともと細い血管が詰まるタイプ。
高血圧・糖尿病・脂質異常症などで、血管の内側にアテローム(脂肪の塊)ができ、それが詰まります。
細い血管なので、麻痺などの症状が比較的軽いことも多いです。
② 血栓性脳梗塞
動脈硬化によって太めの血管が狭くなり、その場で血栓ができて詰まるタイプ。
③ 塞栓性脳梗塞(心原性)
心臓などでできた血栓が飛んできて、脳の太い血管で詰まるタイプです。
心房細動の患者さんに多く、一気に広範囲が障害されるため重症になりやすいのが特徴です。
脳梗塞の初期症状:FAST
脳梗塞の初期症状は、FASTで覚えます。
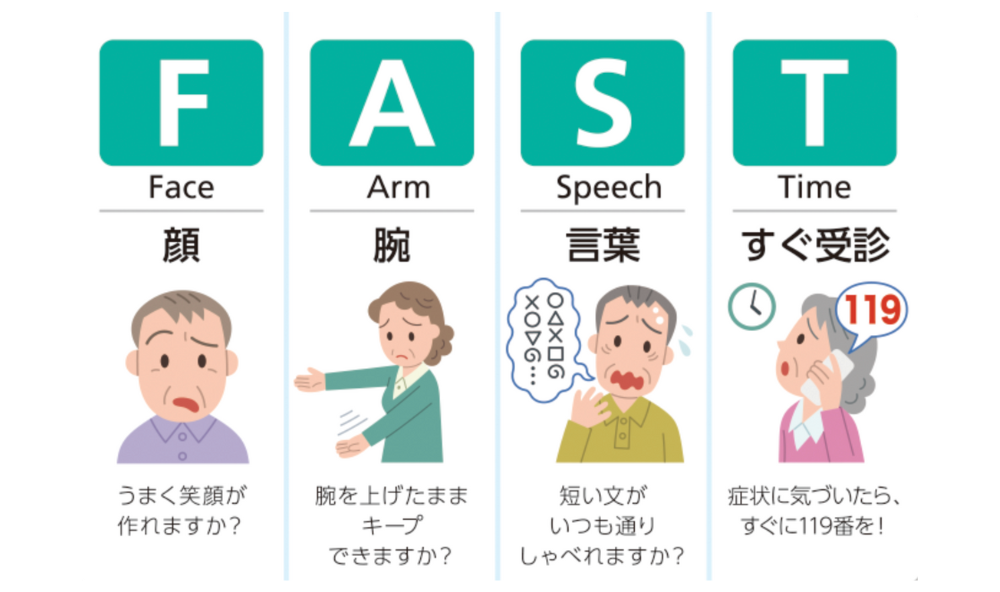

| 項目 | 内容 |
|---|---|
| F(Face) | 片側の顔が下がる |
| A(Arm) | 片腕が上がらない |
| S(Speech) | ろれつが回らない・話せない |
| T(Time) | 今すぐ救急 |
その他よくある症状
- 片麻痺→左右どちらかが動かない、うごかしずらい
- 失語→発語ができない。
- 半側空間無視→左右どちらかが見えない
- 構音障害→呂律が回っていない、思ったことを話せない
- 意識障害→意識がはっきりしていない
- 偏視(アニソコリア)→眼球がどちらか左右をみている
『片側だけおかしい』 これがあったら、脳疾患を疑いましょう!
脳梗塞の治療
脳梗塞治療で一番重要なのは、とにかく時間制限があることです。
発症からどれくらい時間が経過しているのか?患者様の全身状態などでできる治療が変わります!
t-PA(血栓溶解療法)
t-PAとは、詰まった血栓を溶かす薬です。
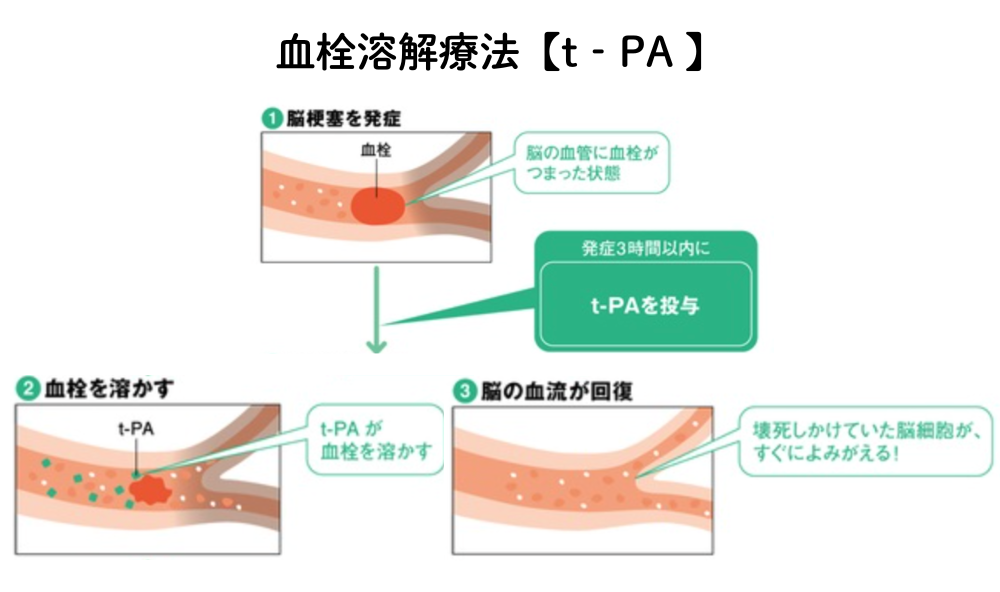

t-PAの条件
- 発症から 4.5時間以内
- 出血性でない
- 血圧 185/110以下
- 最近の手術や出血傾向がない
この条件をクリアして初めて、t−PA療法を行うことができます!
なぜ4.5時間以内じゃないとできないの?
t−PAはいわば、スーパー血のサラサラ薬です。
4.5時間以上をすぎると、血管が脆弱になり脳梗塞部位からの出血リスクが上がります。
脳出血も合併してしまうとさらに高次機能障害が悪化するおそれがあるので、時間制限などの条件があるのです。
衝撃の事実
1分遅れるごとに、190万個の神経細胞が死ぬ。
だから、t-PAは
「早ければ早いほど効果が高い」
「遅れれば遅れるほど危険になる」治療です。
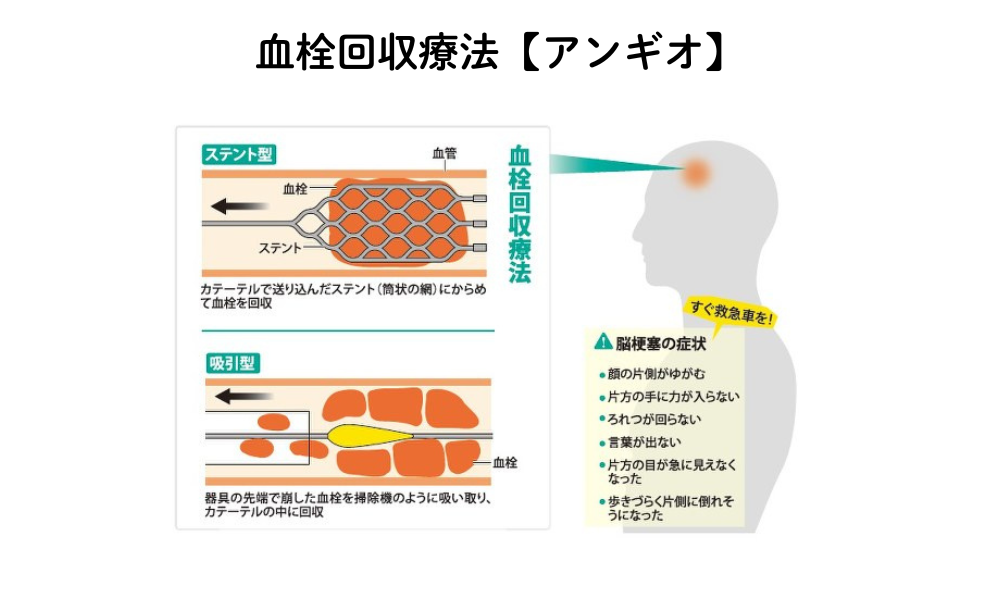
血管内治療(血栓回収療法)
もう一つの治療が、
カテーテルで物理的に血栓を取る治療です。
発症から 6〜8時間以内(条件あり)で実施されることがあります。

保存療法
8時間を超えてしまうと保存療法になります。
保存療法とは、侵襲的な治療を実施せず、
点滴や、安静にすることで様子をみることを意味します。
脳梗塞でよくつかう点滴
・エダラボン
・スロンノン
私の個人的な感覚ではt−PAや、血栓回収療法ができれば、
脳梗塞は予後が脳出血よりもいい印象です。
だから、『時間』はシビアに見ていきましょう!
看護師の判断の速さで患者の予後、未来が変わる可能性があるのです。
たとえ保存療法になってしまっても、できることは”まだ”あります。
次を見ていきましょう!
急性期の看護師の役割



色々な制約があるんですね、、
看護師としてどんなところを注意すればいいですか?
のコピーのコピー-2.png)
のコピーのコピー-2.png)
のコピーのコピー-2.png)
いい質問だね!私たちは看護師だからどんな看護ができるのか?
何を観察すればいいのか?しっかり考えていこう!
では、看護師ができる看護や観察について見ていきましょう!
① 発見
まずは超急性期から。
- 「なんかおかしい」と思った時点で、すぐ周囲に共有
- 迷ったら報告
看護師の違和感は、最大の治療です。
② 初期対応
| 項目 | 理由 |
|---|---|
| バイタル測定 | 血圧管理が必須 |
| 血糖測定 | 低血糖と鑑別 |
| ルート確保 | t-PA準備 |
| 禁飲食 | 誤嚥防止 |
③ 検査サポート
- CT / MRIへ迅速搬送:脳梗塞か脳出血か鑑別が必要
- 造影説明・同意確認:家族へ連絡し、同意を得ましょう。
- モニター装着
④ t-PA中の観察(超重要)
t-PA中は、血液が極端にサラサラになります。
一番怖いのは 脳出血 です。
観察ポイント:
- 意識レベルの低下
- 血圧上昇→脳などからの出血の可能性
- 頭痛・吐き気・嘔吐→脳圧亢進症状
- 呂律不良
- アニソコリア
- 片麻痺の悪化(MMTで評価)
→ 出たら 即中止・即報告
慢性期・回復期の看護
状態が落ち着いたらリハビリへ。
| 観察 | 内容 |
|---|---|
| 嚥下 | 誤嚥性肺炎予防 |
| 体位 | 褥瘡予防 |
| 精神 | うつ・意欲低下 |
| 家族 | 介護指導・不安軽減 |
身体が動かない、話せないというのは、
患者さんにとって想像以上につらい現実です。
患者さんに合わせて、手がきでやりとりしたり、
文字盤を使うなどして、コミュニケーションがとれる工夫をしましょう。
また、麻痺になると関節拘縮などがおこりやすいです。
リハビリの時、ケアの時、その時々で、関節を動かしてあげましょう!
片麻痺になると食事も取りづらくなります。
パタカラ体操、口腔ケア、口腔マッサージを行い、刺激を増やして、
嚥下機能の向上をサポートしましょう。
脳はまだわかっていないことが多くて
脳疾患は一度障害が起きても、機能が回復することがあります。
発症から3ヶ月間は機能回復が起こる時期と言われています。
それをすぎてしまうと症状が固まってしまうので、
残された能力で今後過ごしていくしかありません。
でも希望はあるのです。
理学療法士、言語聴覚士、栄養士、すべての医療者でサポートすることで
機能回復の可能性があることを
忘れてはいけません。
本人だけでなく、
家族も巻き込んで、機能回復に前向きに取り組みましょう。
本人、そして、そのご家族も突然のことで、
不安が強いことが予想されます。
メンタルケアも行いつつ、医療テームでサポートできると望ましいですね。
最後に伝えたいこと
脳梗塞で一番最初に気づくのは、
ほとんどの場合 看護師です。
医師よりも、CTよりも、薬よりも、
あなたの「違和感」が一番救命率を上げます。
もう一度言います。
1分で、190万個の脳細胞が死ぬ。
早ければ早いほど、
その人の人生は守れます。
脳梗塞は、
最初に動いた看護師が、いちばんの治療です。
参考になれば嬉しいです!
また次の投稿でお会いしましょう!
参考資料
https://mainichi.jp/premier/health/articles/20160309/med/00m/010/005000c







コメント